Postagens
Principais Questões sobre quando suspeitar de Mola Hidatiforme
Sistematizamos as principais questões abordadas durante Encontro com os Especialistas Sue Yazaki Sun, Médica Obstetra e Professora da Universidade Federal de São Paulo (UNIFESP), e Antonio Braga, à época Diretor do Departamento de Ações Programáticas Estratégicas (DAPES/SAPS/MS), realizado em 25/11/2021.
Veja também: Postagem sobre o tema
Doença Trofoblástica Gestacional é uma doença com potencial de causar muita angústia para as mulheres e profissionais. Apesar de rara, sua epidemiologia é variável nos diferentes países. No Brasil, estima-se que haja uma mola para cada 200-800 gestações (Braga, 2014).
Informações de qualidade são essenciais para trazer segurança, conforto e qualidade de vida para mulheres acometidas pela doença. Neste link é possível acessar a cartilha para gestantes, feita pelo Ministério da Saúde, sobre a mola hidatiforme.
Definição: a mola hidatiforme é uma doença trofoblástica decorrente de uma gestação com alteração genética, culminando com multiplicação exagerada das células da placenta, que assumem aspecto de gotas d’água (vesículas) ou cacho de uvas.
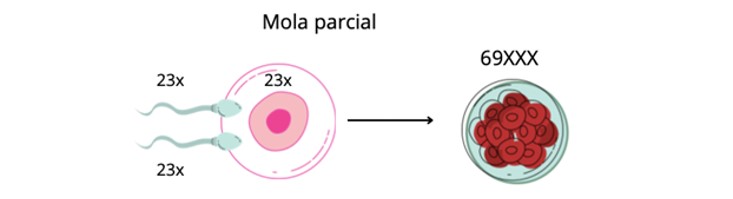
Existem 2 tipos de mola: a mola do tipo parcial e a mola completa.
A mola parcial acontece quando há a fecundação de um óvulo com material genético paterno duplicado, ou seja, dois espermatozóides fecundam um mesmo óvulo (triploidia). Neste caso, há a formação de um embrião com malformações incompatíveis com a vida que, em geral, não evolui além do primeiro trimestre.
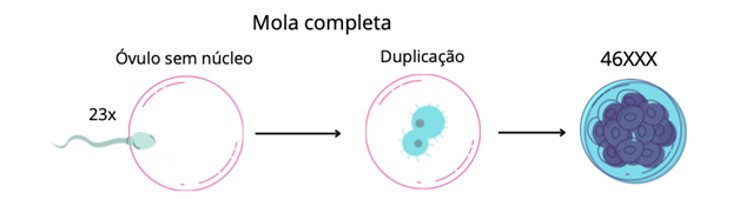
Já a mola hidatiforme completa resulta da fecundação de um óvulo sem núcleo por um espermatozóide, com duplicação do material genético paterno. Neste caso, não há formação de embrião. Em ambos os tipos de molas, tem-se um crescimento trofoblástico desordenado, produzindo quantidades de gonadotrofina coriônica (hCG) em quantidades excessivas.
Quanto mais precoce for o diagnóstico e a resolução, menor serão as chances de complicações e de evolução para formas graves da doença. Um trabalho com casuística de 5250 pacientes de janeiro de 2000 a dezembro de 2011 encontrou 3 mortes maternas no momento de esvaziamento molar (Braga, 2014). Em todos os casos foram esvaziamentos tardios, após o primeiro trimestre, configurando mola de alto risco.
A proliferação trofoblástica exagerada pode continuar mesmo após o esvaziamento uterino; no caso de mola completa, 20% dos casos evoluirão para neoplasia trofoblástica gestacional e, no caso de mola parcial, esse índice é de 0,5 a 5%.
Diagnóstico
Deve-se suspeitar de mola hidatiforme nos seguintes casos:
- Sangramento de primeiro trimestre
- Gestação não evolutiva à ultrassonografia
- Altura de fundo de útero maior do que a idade gestacional
- Sintomas gestacionais exacerbados (náuseas e vômitos)
- hCG>200.000 mUI/ml
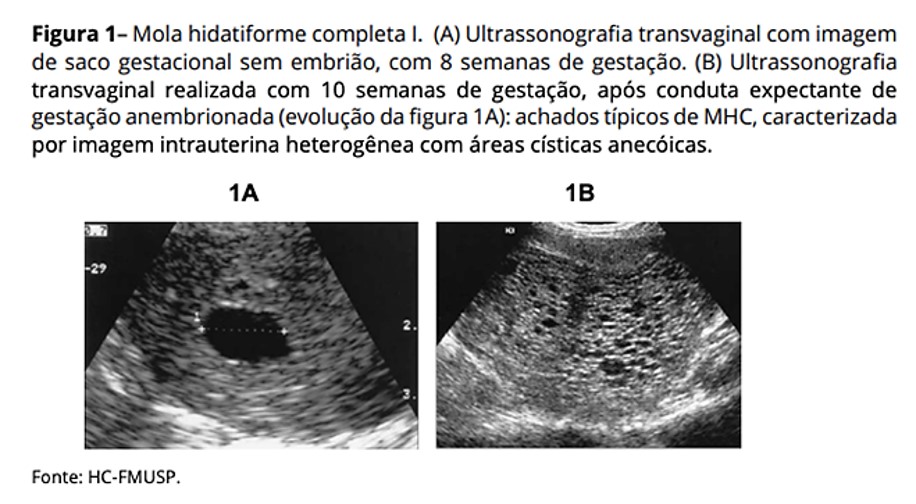
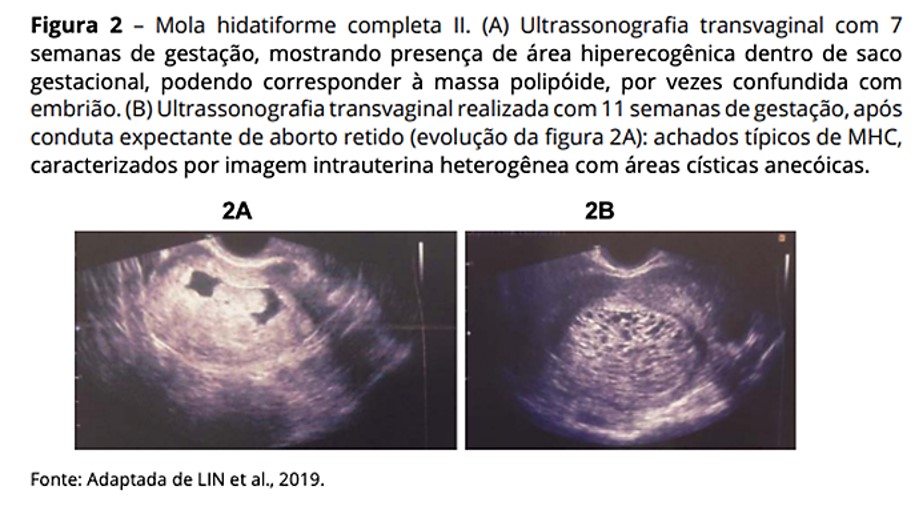
À ecografia, deve-se suspeitar de mola quando a idade gestacional for incompatível (menor do que o esperado), quando há ausência de visualização do embrião considerando a idade gestacional, e/ou há presença de massa ou material heterogêneo com áreas císticas anecóicas na cavidade uterina (figuras 1 e 2). Em caso de imagem duvidosa, deve-se repetir a ecografia em uma semana para confirmação de não evolução da gestação. Em caso de imagem compatível, deve-se proceder o esvaziamento uterino.
Em pacientes com mola hidatiforme que apresentem níveis elevados de hCG, especialmente acima de 500.000 mUI/mL podem ser visualizados cistos tecaluteínicos nos ovários (Figura 3).
Em resumo, deve-se solicitar ecografia transvaginal a todas as gestantes com sangramentos de primeiro trimestre, e suspeitar de mola hidatiforme antes de tomar conduta expectante em caso de abortamento retido, para evitar demora no diagnóstico.
ATENÇÃO: Não se deve deixar uma gestação molar chegar ao segundo trimestre. É nessa idade gestacional que os riscos aumentam para hemorragia, pré-eclâmpsia, insuficiência respiratória (caracterizada por embolia pulmonar, edema agudo de pulmão), cistos teca-luteínicos e morte.
Tratamento
Feito o diagnóstico da mola, o tratamento é o esvaziamento uterino com Aspiração Manual IntraUterina (AMIU).

Seguimento pós-alta
Deve-se garantir o seguimento ambulatorial pós-alta, preferencialmente em serviço especializado, com prescrição de contracepção imediata (não é necessário esperar cessar o sangramento) e realização de hCG seriado semanal ou quinzenalmente. O HCG deve cair paulatinamente até ficar em níveis normais (abaixo de 5), quando considera-se que a paciente está em remissão.
Visando garantir que não houve evolução para doença trofoblástica gestacional, o hCG deve permanecer negativo por mais de 6 meses em caso de mola total, e por pelo menos 1 mês para mola parcial.
Importante: um estudo de Sun et al (2016) encontrou que em 70% dos casos de mola parcial, o diagnóstico foi retrospectivo, não tendo havido suspeita pela falta de características típicas de mola antes do esvaziamento uterino. Por essa razão, recomenda-se realizar exame anátomo-patológico para qualquer material de curetagem. Em não havendo acesso ao anátomo-patológico, recomenda-se a coleta de B-HCG para todas as mulheres, 30 dias após com abortamento completo espontâneo.
Apesar de existirem centros de referência no Brasil inteiro para doença trofoblástica gestacional, a regulação acontece ainda, em sua maioria, de maneira informal.
Prognóstico
Trata-se de uma doença altamente curável se diagnosticada precocemente. A doença trofoblástica aconteceu em 21,8% dos casos de mola em um estudo brasileiro (Braga et al, 2014), com cura em 96,4% dos casos; no entanto, houve 26 mortes evitáveis e 7,4% das mulheres abandonaram o tratamento antes de obter o primeiro hCG normal.
Outro estudo brasileiro (Freitas et al, 2020) encontrou que as mulheres que tiveram mola e que evoluíram para doença trofoblástica gestacional tiveram aumento no risco relativo de morte quando o tratamento inicial foi realizado fora de um centro de referência. Portanto, a mulher com diagnóstico de mola hidatiforme deve ser referenciada para um centro especializado e manter o seguimento adequado após o tratamento, diminuindo assim seu risco de óbito.
Para saber mais sobre mola hidatiforme, acesse aqui o Manual do Ministério da Saúde. Para acessar a relação dos Centros de Referência em Mola Hidatiforme, clique aqui.
Abaixo, a gravação do Encontro na íntegra.
Perguntas & Respostas
1. Quais são os fatores de risco para mola hidatiforme? Existe algum tipo de prevenção?
O fator de risco mais importante para mola é ter tido mola em uma gestação anterior, seguido da idade materna. No caso de mola completa, as mulheres que engravidam acima de 40 anos ou abaixo de 20 anos são os grupos mais afetados.
Para mola parcial, observa-se que a distribuição é igual para as faixas etárias. Entretanto, já houve outros riscos atribuídos, como dieta pobre em proteínas, caroteno, vitamina A e nível socioeconômico desfavorecido.
É recomendado que as mulheres que desejam engravidar façam avaliação pré-concepcional e recebam orientações nutricionais e sobre os riscos aumentados de engravidar em extremos da idade reprodutiva. Outros riscos controversos são tabagismo e uso de pílula contraceptiva.
2. Existe diferença entre mola hidatiforme e doença trofoblástica gestacional?
Sim, há diferença. A mola hidatiforme é um tipo de doença trofoblástica gestacional. As formas benignas da doença trofoblástica gestacional são representadas pela gestação molar, ou seja, mola hidatiforme do tipo completa e do tipo parcial. A forma maligna é a neoplasia trofoblástica gestacional. Importante ressaltar que a neoplasia trofoblástica gestacional pode ter sua origem de uma mola hidatiforme, mas também pode surgir de qualquer tipo de gravidez.
3. Quanto tempo depois do tratamento da mola hidatiforme a mulher pode engravidar novamente? Há algum cuidado específico que os profissionais devem orientar?
Primeiramente, é necessário distinguir os dois tipos de mola. Depois de uma mola do tipo completa, deve-se acompanhar a paciente, fazendo HCG a cada semana ou a cada 15 dias até obter o primeiro HCG normal/negativo por 3 medidas semanais seguidas. Após esses 3 resultados semanais negativos, deve-se fazer uma medida mensal durante os próximos 6 meses e, caso permaneça negativo, a paciente recebe alta e é liberada para engravidar. Na próxima gestação recomenda-se que a paciente retorne ao serviço para que faça uma ultrassonografia em torno de 8 semanas, repetindo esse processo com 12 semanas, pois quem já teve mola possui um risco maior para ter novamente.
No caso de mola parcial, depois do HCG normal, colhe-se depois de 30 dias um novo HCG e, se tiver certeza que a mola é parcial, já é possível engravidar após 1 mês. Como a chance de malignização da mola parcial é menor, o acompanhamento também é menor. É importante ter certeza que a mola é parcial, porque sabe-se que quando se faz o esvaziamento molar em uma idade gestacional abaixo de 10 semanas, do ponto de vista anatomopatológico, pode ser difícil distinguir uma mola completa de uma mola parcial. Nesse caso, é necessário realizar um exame imuno-histoquímico chamado p-57 (se positivo, é parcial; se negativo, é completa). Na falta de p-57 considerar mola completa.
4. Como fazer o diagnóstico diferencial entre aborto e mola, mola completa e mola parcial?
O diagnóstico diferencial entre abortamento e mola hidatiforme, em caso de sangramento no primeiro trimestre, é feito inicialmente pela ultrassonografia transvaginal, uma vez que os sinais e sintomas apresentados clinicamente podem estar presentes nos dois casos (sinais intensos de gravidez e HCG elevado). Na ultrassonografia deve-se observar a morfologia fetal. Espera-se com 6 semanas a visualização de um saco gestacional irregular, vesícula vitelínica e embrião; já com 7 semanas, tem-se evolução desse embrião, e assim por diante. Quando se tem uma gestação ultrassonograficamente anormal, com sintomas clínicos de gravidez positivos, deve-se suspeitar de mola hidatiforme ao invés de abortamento. Além disso, é sabido que o aborto é muito mais comum que a mola, mas se os profissionais não pensarem que existe essa doença, deixam de diagnosticá-la.
No esvaziamento uterino também pode-se realizar um diagnóstico diferencial clínico, examinando o material a fresco; pode-se usar uma compressa para peneirar e procurar por vesículas. A próxima etapa é encaminhar todo o material suspeito para o exame anatomopatológico (idealmente deveria encaminhar todo o material uterino).
O diagnóstico diferencial entre mola completa e mola parcial é feito principalmente por meio da ultrassonografia, mas também pode ser feito clinicamente. Se em algum momento da ultrassonografia for possível visualizar um embrião, é mais provável que seja mola parcial. O mais comum são os casos em que a mulher realiza a ultrassonografia na oitava semana por algum motivo e há embrião, mas quando chega na ultrassonografia morfológica, com 13 semanas, não há mais vitalidade. Já a mola completa possui um quadro clínico mais exacerbado, com sangramento, crescimento uterino maior do que o esperado para idade gestacional e maior quantidade de vesículas no esvaziamento uterino.
5. Todas as mulheres que passam por esvaziamento uterino precisam fazer quimioterapia profilática? Existe algum critério para essa decisão?
Há quem defenda que a quimioterapia profilática deve ser feita para pacientes que têm útero aumentado, cisto tecaluteínicos e que, nesses casos, haveria uma redução de chance de malignização fazendo um ciclo de quimioterapia no momento do esvaziamento molar. No entanto, essa conduta não é recomendada pela Federação Internacional de Ginecologia e Obstetrícia (FIGO) e pela grande maioria dos centros que estudam essa doença. Embora se defenda, quem usa essa quimioterapia, que diminui os riscos de malignização, deve-se pensar que na exposição aos quimioterápicos da maioria das pacientes sem necessidade, visto que a maioria não evolui para doença trofoblástica gestacional.
6. Como deve ser o encaminhamento da atenção primária quando há suspeita de mola? Deve-se solicitar exames anteriormente?
Se na Unidade Básica de Saúde (UBS) tem-se uma agilidade nos resultados dos exames solicitados, ela pode ficar na atenção primária, uma vez que será possível fazer o diagnóstico. Porém, é necessário que o encaminhamento para a unidade hospitalar para esvaziamento uterino seja imediato. Se na UBS não se tem essa agilidade de conseguir o exame e o encaminhamento prontamente, a melhor forma é encaminhar imediatamente a paciente para uma unidade de atendimento secundária, para que ela possa realizar o exame de ultrassonografia e de HCG quantitativo, e para que possa fazer o esvaziamento molar o mais rapidamente possível, diminuindo a chance de hemorragia e outras complicações. Além disso, ao receber uma paciente já com uma ultrassonografia, deve-se fazer a inserção dela no SISREG.
7. Qual a relação entre mola hidatiforme e o consumo de vitamina A? Há evidência sobre isso? Teria como prevenir mudando a dieta, por exemplo?
Não se faz profilaxia da mola hidatiforme com ingestão de vitamina A porque os estudos existentes não mostraram benefício.
8. Há relatos de que a alta incidência da doença trofoblástica no Brasil se compara a outros países. Existe algum motivo para isso?
Não se sabe. É, no mínimo, o dobro da incidência na Europa. Pode ter relação com fatores imunológicos e genéticos de distribuição populacional, pode estar relacionado a questões ambientais, nutricionais, à exposição a determinados poluentes. Depois da Guerra do Vietnã, por exemplo, com a utilização do agente laranja, houve um grande aumento na ocorrência de mola na região. Depois das bombas atômicas de Hiroshima-Nagasaki, ocorreu o mesmo. Há um artigo que associa a exposição ao asbesto (amianto) à ocorrência de mola.
Conteúdo Relacionado
- Postagem – Mola Hidatiforme
- Postagem – Sangramento no Primeiro Trimestre
- Postagem – AMIU: quando e como fazer?
Como citar
FUNDAÇÃO OSWALDO CRUZ. Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira. Portal de Boas Práticas em Saúde da Mulher, da Criança e do Adolescente. Postagens: Principais Questões sobre quando suspeitar de Mola Hidatiforme. Rio de Janeiro, 13 out. 2022. Disponível em: <https://portaldeboaspraticas.iff.fiocruz.br/atencao-mulher/principais-questoes-sobre-quando-suspeitar-de-mola-hidatiforme/>.
Busca
Mais conteúdo
Assuntos do Portal
- Atenção às Vulnerabilidades 18
- Atenção Ginecológica 45
- Autonomia 6
- Câncer cérvico-uterino 11
- Câncer de mama 12
- Câncer de Ovário 1
- Climatério 6
- Doenças oncológicas 26
- DST/IST 11
- Garantia de Direitos 9
- Gestação, Parto e Nascimento 188
- Gestão do Cuidado 12
- Hemorragia 8
- Hipertensão 7
- Humanização 7
- Infecção do Trato Urinário (ITU) 1
- Integralidade 4
- Morte Materna 46
- Parto e Nascimento 43
- Planejamento reprodutivo 20
- Pós-parto 11
- Pré-natal 43
- Prevenção e Rastreio 12
- Protagonismo 3
- Saúde das Mulheres 15
- Saúde Sexual e Reprodutiva 33
- Segurança do Paciente 9
- Sepse 6
- Situação de Abortamento 9
- Situação de Violência 9
- Trabalho em Rede 9
- Violência Obstétrica 1
- Violência Sexual 3